近视矫正手术作为一种成熟的技术手段,已帮助数千万人摆脱眼镜束缚,但关于其费用的疑惑始终存在。从几千元到数万元不等的价格差异背后,既有技术迭代的推动力,也隐藏着医疗资源分配的复杂性。本文将解析不同术式的核心原理与经济逻辑,帮助读者建立科学决策框架。
一、手术费用全景图:技术差异决定价格梯度
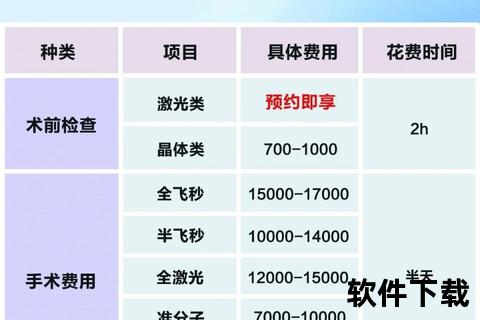
1. 角膜激光类手术
原理:通过准分子激光切削角膜基质层,重塑屈光面。
价格区间:4000-8000元(如基础设备机型)至1.5-1.8万元(结合飞秒激光制瓣)。
适用人群:近视≤1200度且角膜厚度充足者,恢复期约1周。
技术升级:飞秒激光替代机械刀制作角膜瓣,精度提升至微米级。
价格梯度:9000-2.2万元(受设备型号影响,如蔡司Mel90与阿玛仕1050RS存在15%-20%价差)。
附加成本:个性化引导技术(如角膜地形图引导)增加3000-5000元。
革命性突破:无需制作角膜瓣,2mm微切口减少生物力学损伤。
价格基准:1.8-2.5万元(蔡司VisuMax设备独占技术)。
隐形成本:手术失败后二次修复难度显著高于其他术式。
2. 眼内晶体植入类手术

技术特性:可逆性矫正,不切削角膜,矫正范围扩展至1800度近视+600度散光。
核心费用构成:
总成本:3.2-4.5万元(含术前OCT、UBM等深度检查)。
国产替代方案:矫正上限达3000度近视,但视觉质量稳定性数据待完善。
价格优势:较ICL低15%-20%,约2.6-3万元。
二、价格波动背后的六大驱动力
1. 技术代际差
新一代设备带来10%-30%溢价:如蔡司全飞秒3.0较2.0版本切削速度提升50%,中心定位误差≤5μm,但设备采购成本达1500万元。
2. 医疗资源集聚效应
一线城市较三线城市贵20%-40%:北京全飞秒均价2.3万元 vs 南昌1.7万元,核心在于专家坐诊费及设备折旧成本差异。
3. 耗材管控体系
ICL晶体流通环节加价达80%:从出厂价9000元到终端3万元,中间环节包含冷链运输、海关税费及医院库存成本。
4. 个性化需求溢价
角膜不规则患者采用Contoura Vision地形图引导技术,单眼增加2000元;ICL植入联合散光轴位标记另收3000元。
5. 风险管理成本
顶级医院设置3%-5%的并发症储备金:用于处理如角膜瓣移位、晶体旋转等术后问题,推高整体报价。
6. 品牌认知附加费
“名医效应”带来15%-25%溢价:从业20年以上的专家手术费可达普通医生3倍。
三、费用决策的三大陷阱与破解策略
1. 低价引流背后的隐性成本
典型案例:某机构广告“全飞秒9800元”,实际包含:
2. 过度医疗的识别方法
3. 费用与效果的平衡点
四、动态成本管理:从术前到术后
1. 术前检查的财务杠杆
500-1000元检查费可筛选出15%不适合手术者,避免数万元无效支出。推荐选择包含Pentacam、角膜生物力学分析的项目组合。
2. 术后维护的长期视角
3. 保险补偿路径
虽然手术费不在医保范围,但商业保险中的高端医疗险可覆盖30%-50%费用,需注意等待期与免责条款。
建立理性决策模型
费用选择本质是医疗价值与个人需求的函数。建议通过“三维评估法”:
1. 生理维度:角膜厚度/前房深度等硬指标
2. 经济维度:5年总成本(手术+复诊+并发症处理)
3. 心理维度:对手术风险的耐受度
最终在技术可行区(Medical Feasibility Zone)内找到最优解,而非单纯追逐低价或高端技术。