当眼睛突然红肿、刺痛、分泌物增多时,很多人会脱口而出:“我是不是得了红眼病?”这种被称为“急性结膜炎”的疾病,是夏季和秋季的高发眼病。据不完全统计,我国每年因红眼病就诊的患者超过千万人次,其中儿童感染率高达30%以上。但面对药店里琳琅满目的眼药水,如何科学选择和使用才能真正帮助眼睛康复?本文将为您揭示红眼病诊疗的关键要点。
一、识别警报:当眼睛发出这些信号
1. 典型症状群
患者常表现为单眼或双眼的结膜充血(眼白布满红血丝)、晨起时睫毛粘连(因夜间分泌物结痂)、异物感如砂砾摩擦,部分伴随畏光流泪。病毒性感染可见水样分泌物,细菌性则以黄绿色脓性分泌物为特征。
2. 特殊群体差异
儿童常因揉眼导致双眼快速交叉感染,且可能伴随发热;孕妇因免疫力变化更易发生严重结膜水肿;佩戴隐形眼镜者感染后易继发角膜炎。
3. 自测三原则
若出现以下情况需立即就医:①视力明显下降 ②强烈眼痛伴随头痛 ③瞳孔形状改变或虹膜颜色异常。这些可能是角膜炎或青光眼的预警信号。
二、精准用药:滴眼液的分类选择指南
(一)按病原体分类
1. 细菌性结膜炎
2. 病毒性结膜炎
(二)辅助治疗药物
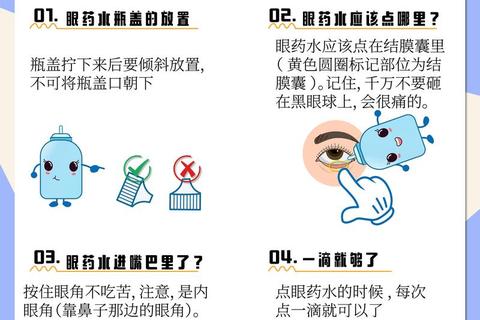
三、操作革命:被忽视的滴眼技巧
1. 体位革命
采用“仰卧下巴抬高”姿势,比传统的坐位滴药能使结膜囊多留存30%药液。具体步骤:平躺→下巴抬高15度→下拉下睑暴露粉红色结膜囊→悬空1cm滴入。
2. 多药联用原则
当需要抗病毒+抗生素+人工泪液时,遵循“水剂先于凝胶、刺激小的先于刺激大的”原则,每种间隔至少5分钟。例如:
8:00 玻璃酸钠→8:05 左氧氟沙星→8:10 更昔洛韦凝胶。
3. 隐形眼镜特例
佩戴者需在摘镜后15分钟滴药,重新戴镜时间不得早于滴药后30分钟。硅水凝胶材质镜片会吸收氟喹诺酮类药物,建议改用日抛型。
四、防交叉感染:家庭防控手册
1. 隔离四件套
患者应单独使用:①抗菌棉签(擦拭分泌物)②密封式洗眼壶 ③60℃以上热水消毒的毛巾 ④带紫外线消毒功能的眼镜盒。
2. 环境消毒重点
门把手、手机屏幕、键盘等高频接触表面每日用75%酒精擦拭3次。儿童玩具采用煮沸消毒法(耐热品煮沸10分钟,不耐热品75%酒精喷洒)。
3. 洗手进阶法
采用外科洗手七步法,特别强调指尖揉搓和腕部清洗。研究表明普通流水洗手仅能去除60%病原体,配合含氯己定的洗手液可达95%。
五、特殊人群的精细化管理
1. 孕妇安全清单
首选局部用红霉素眼膏(C类药),避免使用氟喹诺酮类和磺胺类。滴药后需持续按压泪囊区5分钟以减少全身吸收。
2. 哺乳期特别提示
妥布霉素在乳汁中浓度仅为血药浓度0.03%,但滴药后建议弃去首次乳汁。过敏性结膜炎优先选择奥洛他定滴眼液。
3. 儿童用药警戒
3岁以下禁用含苯扎氯铵防腐剂的滴眼液。散瞳检查前需评估心脏病史,0.5%托吡卡胺滴眼液可能诱发心律失常。
六、走出误区:颠覆认知的真相
1. 冷敷VS热敷
急性期(前3天)采用4℃冷敷可收缩血管减轻水肿,慢性期(4天后)改用40℃热敷促进分泌物排出,每次不超过15分钟。
2. 激素类药物禁区
地塞米松滴眼液会使单纯疱疹病毒感染扩散5倍以上,未经病原学检查盲目使用激素是角膜炎高发的首要原因。
3. 网红眼药水陷阱
含甲基硫酸新斯的明的“去红血丝”眼药水会引发药物性干眼,日本某品牌清凉型眼药水因含血管收缩剂已被多国限用。
构建眼健康防护网
当眼睛出现异常时,记住“三早”原则:早识别、早隔离、早规范治疗。建议家庭常备独立包装的无防腐剂人工泪液,在出现轻微症状时先行使用。需要强调的是,30%的红眼病患者存在混合感染,自行用药超过3天无改善务必及时眼科就诊。通过建立科学的用药认知和规范的防护习惯,我们完全有能力守护这扇“心灵之窗”的清澈明亮。