痛风是现代社会最常见的代谢性疾病之一,发作时关节剧痛如刀割,严重影响患者的生活质量。由于高嘌呤饮食、肥胖等因素的普遍存在,我国痛风发病率逐年攀升,但许多患者对药物选择、用药规范存在误区。本文将从科学用药角度解析痛风治疗的常用药物,帮助患者正确应对疾病。
一、痛风急性期:快速止痛的三大“武器”
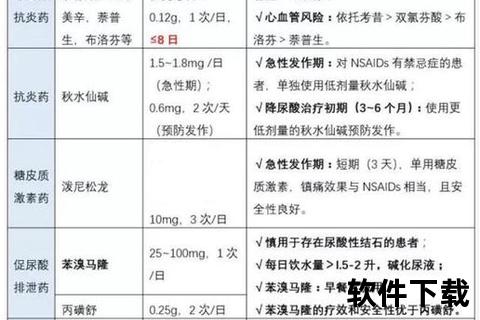
1. 非甾体抗炎药(NSAIDs)
作用机制:通过抑制环氧化酶(COX)活性,减少前列腺素合成,从而缓解炎症和疼痛。
常用药物:依托考昔(120mg/日)、塞来昔布(200mg bid)、双氯芬酸钠(75mg bid)。
适用人群:无严重胃肠道疾病或心血管风险的患者。
注意事项:
需在发作24小时内足量使用,症状缓解后逐渐减量。
长期使用可能诱发胃溃疡、肾功能损伤,建议联用质子泵抑制剂保护胃黏膜。
2. 秋水仙碱
科学用法:小剂量方案(0.5mg tid)疗效与大剂量相当,但副作用减少80%。
适用场景:对NSAIDs不耐受或合并肾功能不全者。
风险提示:
腹泻、呕吐等胃肠道反应常见,需立即停药。
与克拉霉素、环孢素等药物联用可能引发中毒。
3. 糖皮质激素
使用原则:短期(3-5天)、小剂量(泼尼松≤30mg/日),避免关节腔内反复注射。
适用情况:多关节受累、全身症状明显或肾功能不全患者。
特殊提示:停药需逐渐减量,防止症状反跳。
二、降尿酸治疗:从根源控制疾病进展
1. 抑制尿酸生成药物
别嘌醇:
初始剂量50-100mg/日,需根据肾功能调整。
HLA-B5801基因检测可预防致死性皮肤过敏反应(汉族人群携带率10%-20%)。
非布司他:
优势:肝肾双通道排泄,适合轻中度肾功能不全者。
风险:可能增加心血管事件,冠心病患者慎用。
2. 促进尿酸排泄药物
苯溴马隆:
需保证每日饮水量>2000ml,尿液pH值维持在6.2-6.9。
禁忌症:肾结石、尿酸性肾病。
3. 降尿酸目标值
普通患者:血尿酸<360μmol/L
痛风石患者:血尿酸<300μmol/L,维持6个月以上可溶解痛风石。
三、特殊人群用药指南
1. 孕妇
急性发作优先选择冷敷、肌贴等物理疗法。
必须用药时可短期使用泼尼松(≤10mg/日),禁用秋水仙碱和降尿酸药物。
2. 肾功能不全者
急性期首选糖皮质激素,慎用NSAIDs(eGFR<30ml/min禁用)。
降尿酸优选非布司他,别嘌醇需根据eGFR调整剂量。
3. 心血管疾病患者
避免使用非布司他,优先选择别嘌醇。
慎用选择性COX-2抑制剂(如塞来昔布)。
四、用药误区与科学建议
1. 常见误区:
发作期擅自停用降尿酸药(正确做法:持续用药并加强抗炎)。
依赖“偏方”治疗(如山楂、小苏打无法替代正规药物)。
2. 生活管理要点:
饮食控制:限制内脏、海鲜等高嘌呤食物,避免高果糖饮料。
运动建议:急性期绝对制动,缓解期选择游泳、骑自行车等低冲击运动。
3. 监测指标:
每3个月检测血尿酸、肝肾功能。
长期用秋水仙碱者需定期检查肌酸激酶和血常规。
五、何时需要立即就医?
出现以下情况需急诊处理:
单日发作≥3次剧烈疼痛
发热伴多关节肿胀
血尿或排尿困难(提示尿路结石)
药物过敏反应(皮疹、呼吸困难)
痛风治疗需要“分期管理、个体化用药”的科学策略。患者应避免自行调整药物,定期与风湿科医生沟通治疗方案。通过规范用药结合生活方式干预,多数患者可实现痛风石溶解、减少发作频率,最终回归正常生活。
相关文章:
文章已关闭评论!
