子宫内膜是女性生殖健康的重要“晴雨表”,其厚度变化不仅反映着生理周期的规律性,更与生育能力、妇科疾病息息相关。临床上,近40%的不孕症患者存在子宫内膜异常问题,而月经后的内膜厚度作为周期监测的起点,更是评估子宫健康的关键指标。本文将系统解析这一生理指标的医学意义,帮助女性朋友科学认知自身健康。
一、子宫内膜的周期性变化规律
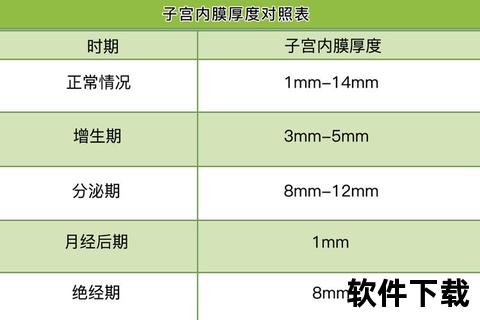
子宫内膜由基底层和功能层构成,前者维持结构稳定,后者则随激素水平动态变化。完整的月经周期分为三个阶段:
1. 月经期(1-5天)
子宫内膜脱落形成经血,厚度降至最低点(1-4mm),B超显示单层线状回声。
此时基底层血管收缩止血,同时启动修复机制,为下个周期做准备。
2. 增生期(5-14天)
雌激素主导下,内膜以每天0.5mm的速度增厚,至排卵前达到8-10mm。
腺体呈现直管状,间质细胞排列紧密,形成适合受精卵着床的“土壤”。
3. 分泌期(15-28天)
孕激素促使腺体扩张弯曲,分泌糖原等营养物质,厚度维持在10-12mm。
若未受孕,黄体退化导致激素骤降,内膜再次进入脱落阶段。
特殊提示:绝经后女性内膜厚度超过5mm需警惕病变,建议定期监测。
二、月经后内膜厚度的健康标准
月经结束后的3-7天内(即增生早期),正常厚度范围为3-7mm。临床通过超声测量时需注意:
<3mm:提示内膜损伤或粘连风险,可能影响胚胎着床。
>7mm:需排查内膜增生、息肉或内分泌紊乱。
案例对比:
28岁备孕女性,经后第3天内膜4.2mm,卵泡发育正常——属生理性薄型内膜,无需干预。
35岁继发不孕患者,经后内膜持续<3mm,伴月经量减少——诊断为宫腔粘连,需宫腔镜分离术。
三、异常厚度的症状与病因解析
(一)内膜过薄(<3mm)
典型表现:月经量骤减(<20ml/周期)、周期缩短至21天以内、反复流产。
核心病因:
医源性损伤:人工流产刮宫过度(占临床病例60%以上)。
内分泌失调:多囊卵巢综合征、甲状腺功能异常导致的雌激素不足。
感染因素:结核性子宫内膜炎造成基底膜破坏。
(二)内膜过厚(>7mm)
预警信号:经期延长>7天、经血量大(每小时浸透1片卫生巾)、绝经后出血。
病理机制:
单纯性增生:雌激素持续刺激而无排卵,癌变率约1%。
复杂性增生:腺体结构异常,癌变风险升至3%-5%。
器质性病变:子宫内膜息肉(B超显示不均质回声)、黏膜下肌瘤。
四、诊断与治疗方案选择
诊断流程
1. 基础检查:经超声(周期第5-7天)+性激素六项检测。
2. 进阶评估:
宫腔镜检查:直视下观察内膜形态,准确率>95%。
内膜活检:鉴别单纯增生与不典型增生。
治疗策略
薄型内膜:
雌激素疗法(补佳乐1-2mg/日)联合子宫血流改善药物(西地那非给药)。
干细胞移植、PRP宫腔灌注等前沿技术用于顽固性病例。
异常增厚:
孕激素转化治疗(地屈孕酮10mg/日,连服10天)。
宫腔镜电切术适用于息肉或黏膜下肌瘤。
特殊人群注意:
青春期患者慎用激素,优先调整生活方式。
围绝经期女性出现内膜增厚,需排除子宫内膜癌。
五、预防与日常保养指南
1. 科学避孕:减少人工流产次数,流产后及时服用修复内膜的雌激素。
2. 营养支持:
维生素E(200IU/日)改善内膜血流。
精氨酸(5g/日)促进血管生成。
3. 运动管理:
每周3次有氧运动(如快走、游泳),避免高强度训练导致激素紊乱。
4. 压力调节:
正念冥想、腹式呼吸等可降低皮质醇水平,维护下丘脑-垂体-卵巢轴平衡。
六、就医时机与自我监测
出现以下情况需24小时内就诊:
非经期出血持续3天以上
经血中出现核桃大小血块
下腹坠痛伴发热(警惕子宫内膜炎)
家庭监测工具:
经期记录APP(如Flo、Clue)追踪周期规律性。
基础体温曲线图辅助判断排卵情况。
子宫内膜的健康管理需要生理知识与生活实践的有机结合。建议每位女性建立“内膜健康档案”,每年至少进行一次妇科超声检查。记住,规律的周期节奏、适度的内膜厚度,不仅是生殖力的保障,更是全身内分泌平衡的体现。
相关文章:
文章已关闭评论!
