在医学领域,宫外孕被称为“沉默的杀手”,其早期症状隐匿却可能引发致命后果。一位35岁女性因“双肩剧痛”就诊,最终被确诊为卵巢妊娠破裂,腹腔内出血量达1000毫升——这一真实案例揭示了宫外孕症状的复杂性和迷惑性。本文将深入解析这类特殊疼痛背后的机制,并提供科学的应对策略。
一、宫外孕疼痛的“双重警报”
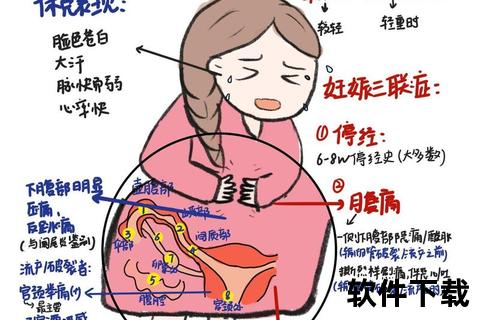
宫外孕的疼痛信号常呈现阶段性特征,早期表现为单侧下腹隐痛或酸胀感,随着病情进展可发展为撕裂样剧痛,并伴随特异性放射痛。
1. 下腹隐痛:被忽视的初始信号
• 疼痛特点:多位于下腹一侧,呈持续性钝痛或阵发性抽痛,活动或排便时可能加重。
• 伴随症状:约30%患者会误将病理性出血当作月经,表现为点滴状暗褐色出血。
• 易混淆疾病:需与肠胃炎、阑尾炎、卵巢囊肿蒂扭转等鉴别,关键区别在于疼痛与月经周期的关联性。
2. 肩背放射痛:危险的进展标志
当腹腔内出血量超过500ml时,血液积聚刺激膈肌神经末梢,引发肩胛部、背部或锁骨上窝放射痛,该症状具有以下特征:
• 体位相关性:平卧时疼痛加剧,坐立或前倾可缓解
• 无缓解性:常规止痛药无效,活动无法改善
• 预警价值:约15%患者以此为首发症状就诊,常被误诊为颈椎病或肩周炎
二、疼痛背后的病理机制
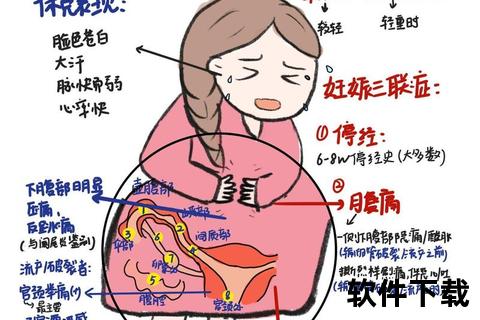
受精卵在输卵管内着床后(占95%),绒毛侵蚀管壁导致进行性扩张,最终引发两种结局:
1. 输卵管流产型
胚胎从管壁剥离时引发阵发痛,出血量较少,疼痛相对局限。
2. 输卵管破裂型
多见于峡部妊娠,突发性管壁全层破裂导致大出血,疼痛呈刀割样并向全腹扩散。
特殊类型警示:
• 卵巢妊娠:破裂后血液直接进入腹腔,疼痛起病急且放射范围广
• 宫颈妊娠:以无痛性大出血为特征,易被误认为流产
三、诊断的“三重验证法”
对于育龄期女性出现不明原因腹痛,建议采用以下诊断流程:
| 检查类型 | 关键指标 | 临床意义 |
|-|--|-|
| 尿妊娠试验 | HCG阳性 | 确认妊娠状态 |
| 超声 | 宫内无孕囊 | 确诊核心依据(准确率>90%) |
| 血HCG监测 | 48小时增幅<50% | 提示胚胎活性异常 |
| 后穹窿穿刺 | 抽出不凝血 | 判断腹腔内出血 |
注意要点:
• 血HCG>2000mIU/ml且超声未见孕囊,宫外孕概率>90%
• 约5%患者出现“假阴性”HCG结果,需结合临床表现综合判断
四、分级治疗策略
根据病情严重程度采取差异化治疗方案:
1. 药物治疗(早期未破裂)
• 适用标准:血HCG<5000mIU/ml、孕囊直径<4cm、无活跃出血
• 药物选择:甲氨蝶呤单次肌注(50mg/m²),成功率约85%
• 监测要点:每周复查HCG至<5mIU/ml,警惕持续性异位妊娠
2. 手术治疗(破裂或出血)
• 腹腔镜手术:首选术式,保留输卵管者术后再孕率约60%
• 开腹手术:适用于血流动力学不稳定者,切除输卵管可避免持续性异位妊娠
特殊人群处理:
• 有生育需求者:优先选择输卵管开窗术,但需告知10%-20%的重复宫外孕风险
• 瘢痕妊娠患者:需联合子宫动脉栓塞术降低大出血风险
五、预防与应急管理
预防措施:
1. 感染控制:及时治疗衣原体感染(使宫外孕风险增加6倍)
2. 科学避孕:紧急避孕药失败后宫外孕发生率升高5倍,建议采用复方口服避孕药
3. 术后护理:输卵管手术后6个月内严格避孕,降低瘢痕妊娠风险
家庭应急处理:
• 立即平卧:疑似破裂出血时采取休克体位(头低足高位)
• 禁止用药:避免使用止痛药掩盖症状,禁用热敷加剧出血
• 紧急送医:出现面色苍白、脉搏>100次/分钟时需15分钟内送急诊
宫外孕的疼痛就像身体发出的“摩尔斯电码”,需要医患共同破译其隐藏信息。记住这个预警公式:停经+下腹痛+肩痛=立即就诊。对于所有育龄女性,建议在确认怀孕后5-7周内完成首次超声检查,这是拦截这个“沉默杀手”的最佳时间窗。