月经周期是女性生殖健康的晴雨表,但当这个周期频繁出现紊乱时,往往提示着更深层的健康问题。作为育龄期女性最常见的内分泌疾病,多囊卵巢综合征(PCOS)患者中约85%存在月经不调,这不仅影响生育能力,更与代谢异常、心血管疾病风险增加密切相关。
一、解密PCOS引发月经失调的核心机制
1. 神经内分泌的失衡
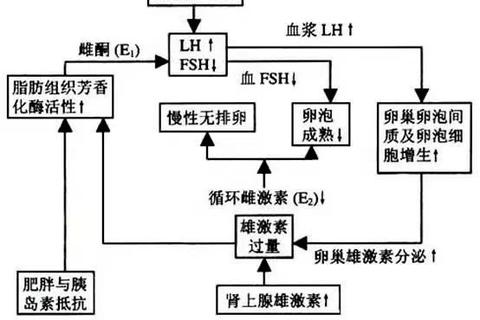
PCOS患者下丘脑-垂体-卵巢轴(HPO轴)功能紊乱,促性腺激素释放激素(GnRH)脉冲频率异常增高,导致黄体生成素(LH)持续升高而卵泡刺激素(FSH)相对不足。这种激素失衡直接抑制优势卵泡发育,造成排卵障碍。最新研究发现,下丘脑KNDy神经元(调控GnRH分泌的关键细胞群)功能异常可能是这一过程的始动因素。
2. 高雄激素的连锁反应
卵巢和肾上腺过量分泌雄激素(如睾酮),以及外周组织转化的11-氧雄激素,形成高雄激素血症。雄激素通过抑制卵泡成熟、干扰子宫内膜周期性脱落,导致月经稀发或闭经。临床表现为多毛、痤疮等症状。
3. 胰岛素抵抗的代谢影响
70%的PCOS患者存在胰岛素抵抗,高胰岛素血症刺激卵巢分泌更多雄激素,形成恶性循环。胰岛素抵抗加速脂肪堆积,肥胖进一步加重内分泌紊乱。
4. 卵巢微环境的改变
超声显示卵巢多囊样改变的本质是未成熟卵泡堆积,这与抗米勒管激素(AMH)水平升高密切相关。过高的AMH抑制卵泡对FSH的敏感性,导致卵泡发育停滞。
二、精准诊断:从症状到实验室证据
PCOS的诊断需满足以下3项中的2项,并排除其他内分泌疾病:
特殊人群注意事项:
三、综合干预策略:从基础治疗到精准用药
1. 生活方式调整:疗效的基石
2. 药物调控的阶梯方案
| 治疗目标 | 一线药物 | 二线选择 |
||||
| 调节月经周期 | 短效避孕药(COC) | 孕激素周期性治疗 |
| 改善高雄症状 | COC联合螺内酯 | 激光脱毛等物理治疗 |
| 纠正代谢异常 | 二甲双胍(500-2000mg/日)| GLP-1受体激动剂 |
| 促排卵治疗 | 来曲唑(排卵率75%) | 促性腺激素注射 |
3. 中西医结合新进展
中医将PCOS分为肾虚痰湿、肝郁血瘀等证型,运用苍附导痰丸、补肾活血汤等方剂调节生殖轴功能。耳穴压丸(取内分泌、卵巢等穴位)联合穴位埋线可显著改善胰岛素抵抗。
四、长期管理:预防并发症的关键
1. 代谢监测:每6个月检测空腹血糖、糖化血红蛋白(HbA1c)及血脂谱,尤其关注腰围>80cm的腹型肥胖人群。
2. 子宫内膜保护:闭经超过3个月需使用孕激素诱导撤退性出血,预防子宫内膜增生。
3. 心理支持:PCOS患者焦虑/抑郁发生率较健康女性高3倍,认知行为疗法(CBT)和正念训练可改善生活质量。
行动指南:何时就医与日常应对
立即就医信号:
家庭调理锦囊:
PCOS的管理是一场需要医患协作的持久战。通过早期识别、精准干预和全程管理,多数患者可实现月经规律化并降低远期健康风险。记住,每一次月经周期的恢复,都是身体向平衡态迈进的重要里程碑。