发热是儿童最常见的症状之一,但伴随抽搐发生时,往往让家长陷入慌乱。数据显示,约3%-5%的儿童在发热时会出现抽搐(即热性惊厥),而抽搐时的体温临界值、应对措施以及预后问题,是家长最关心的核心问题。本文将从科学依据和实用建议出发,提供一份权威指南。
一、什么是热性惊厥?

热性惊厥是指由发热(通常≥38℃)引发的抽搐,多见于6个月至5岁的儿童。过去曾被称为“高热惊厥”,但随着研究发现,部分患儿在体温≥38℃时即可发生抽搐,因此更名以强调发热本身的触发作用。
关键特点:
二、热性惊厥的预警信号与症状识别
1. 典型表现
抽搐通常在发热初期或体温快速上升时发生,表现为:
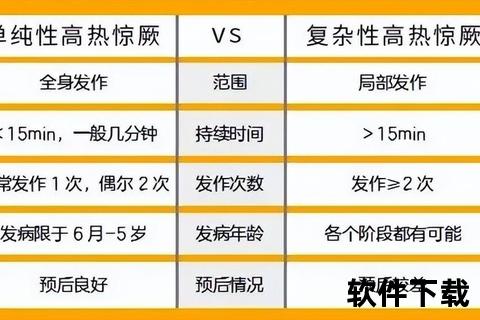
2. 单纯性与复杂性惊厥的区分
| 类型 | 单纯性 | 复杂性 |
|-|--|--|
| 持续时间 | ≤5分钟 | >15分钟或反复发作 |
| 发作范围 | 全身性 | 局部性(如单侧肢体抽动) |
| 预后 | 良好,无后遗症 | 需警惕潜在神经系统疾病风险 |
三、家庭急救:黄金5分钟的正确操作
原则:保持呼吸道通畅,避免二次伤害。
1. 立即行动:
2. 禁止行为:
3. 后续处理:
四、就医与诊断:何时需高度警惕?
必须立即就医的情况:
1. 首次抽搐,尤其是<6月龄或>5岁儿童;
2. 抽搐后意识恢复缓慢,伴随呕吐、颈部僵硬;
3. 体温≥40℃或低热(<38℃)时发生抽搐。
诊断流程:
医生会通过以下检查排除严重疾病:
五、预防与管理:降低复发风险
1. 退热药物的正确使用
2. 日常防护要点
六、误区澄清:家长最常犯的5个错误
1. “高热一定会烧坏脑子”:单纯性惊厥无脑损伤风险,真正危险的是抽搐时间过长或反复发作。
2. “退烧药能预防抽搐”:研究证实退烧药仅缓解症状,与预防抽搐无关。
3. “掐人中能止抽”:无科学依据,且可能造成皮肤损伤。
4. “抽搐时喂水喂药”:意识不清时强行喂食易导致窒息。
5. “热性惊厥=癫痫”:仅1%-2%复杂性惊厥可能发展为癫痫,需长期随访。
冷静应对,科学护理
热性惊厥虽令人恐慌,但绝大多数预后良好。家长需掌握“侧卧、松衣、记录、送医”四步急救法,避免盲目干预。日常注意观察发热趋势,及时识别高危信号。通过科学管理,90%以上的孩子5岁后不再复发。记住:镇定与知识储备,是应对突发状况的最佳武器。