痛风发作时关节红肿热痛,患者常误以为是细菌感染而滥用抗生素,但痛风属于无菌性炎症,抗生素不仅无效,还可能加重代谢负担。正确选择消炎药物可快速缓解症状,避免关节损伤。本文将结合临床指南和用药实践,为患者提供科学的消炎药选择建议。
一、痛风急性发作的典型症状与诊断依据
痛风多累及第一跖趾关节(占70%以上),表现为突发性剧烈疼痛、红肿、皮温升高及活动受限,常在夜间或清晨发作,症状12-24小时达高峰。确诊需结合血尿酸检测(>420μmol/L)及关节液尿酸盐结晶检查,X线或超声可辅助诊断。
误区警示:儿童痛风常被误诊为生长痛,需关注家族史及血尿酸水平;孕妇因激素变化可能诱发妊娠期痛风,用药需严格评估胎儿安全性。
二、痛风消炎药的三大选择及科学用法
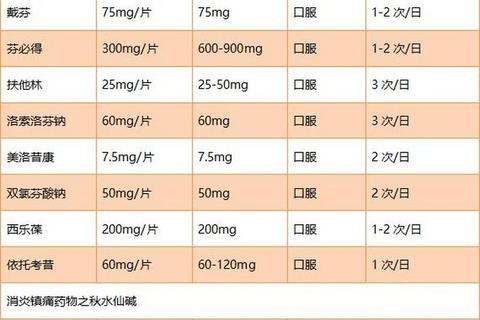
1. 非甾体抗炎药(NSAIDs)
作用机制:抑制环氧化酶(COX)活性,减少前列腺素合成,快速抗炎镇痛。
适用人群:无严重胃肠道疾病或心血管风险的患者。
注意事项:
2. 秋水仙碱
作用机制:抑制中性粒细胞趋化,阻断炎症反应链。
适用人群:对NSAIDs不耐受或禁忌者。
副作用管理:腹泻发生率达20%,可联用蒙脱石散;长期使用需监测血常规。
3. 糖皮质激素
作用机制:抑制炎症因子释放,快速控制重度肿胀。
适用场景:多关节受累、全身症状明显或肾功能不全患者。
风险提示:避免与非甾体抗炎药联用,糖尿病患者需监测血糖。
三、特殊人群的个性化用药策略
1. 肾功能不全患者
2. 心血管疾病患者
3. 妊娠期女性
四、居家应急处理与就医指征
1. 急性发作期的自救措施
2. 必须就医的情况
五、长期管理:从消炎到降尿酸的衔接
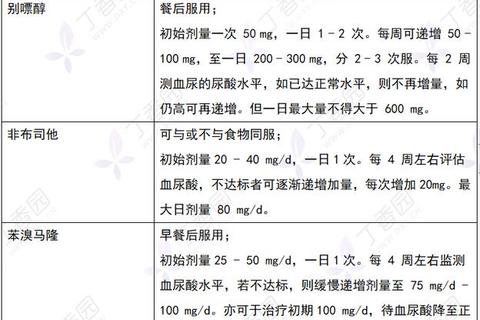
1. 降尿酸治疗启动时机
2. 药物联用注意事项
痛风治疗需分阶段精准干预:急性期以消炎镇痛为核心,缓解期通过降尿酸药物及生活方式调整实现长期控制。患者应避免自行增减药量,定期监测血尿酸及肝肾功能,在风湿科医生指导下制定个体化方案。
行动建议:制作《痛风用药记录卡》,记录发作时间、用药剂量及不良反应,复诊时提供完整治疗轨迹,助力医生优化方案。
(本文参考国内外痛风诊疗指南及药理学研究,结合临床实践总结,具体用药请遵医嘱)
通过系统解析药物机制、适用场景及风险管控,本文为痛风患者提供了从急救到长期管理的全周期解决方案,帮助患者在科学用药基础上提升生活质量。