艾滋病是一种由人类免疫缺陷病毒(HIV)引起的慢性传染病,其病程发展具有显著的隐匿性。许多感染者可能在病毒潜伏期内毫无症状,却在不知不觉中成为传播源。本文将从潜伏期的定义、阶段划分及影响因素等角度展开科学解析,并提供针对不同人群的实用建议。
一、艾滋病潜伏期的核心概念与阶段特征
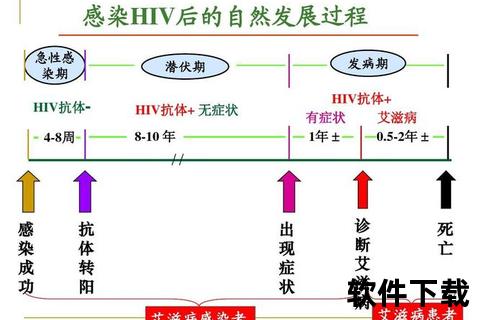
1. 潜伏期的医学定义
潜伏期是指从HIV感染到出现典型艾滋病症状的时间跨度。这一时期病毒与人体免疫系统持续博弈:病毒不断复制并破坏CD4+T淋巴细胞,而免疫系统则试图维持功能平衡。感染者虽无明显症状,但血液、、分泌物等体液已具有传染性。
2. 病程发展的三大关键阶段
约50%-90%的感染者会出现类似流感的症状,如发热、皮疹、淋巴结肿大,因病毒快速复制引发免疫反应。此阶段病毒载量极高,传染风险最大。
免疫系统与病毒进入动态平衡,感染者可能完全健康,但CD4+T细胞数量持续下降。研究表明,未经治疗者每年CD4细胞减少约50-100个/μL,当降至200/μL以下时进入发病期。
免疫系统崩溃,出现机会性感染(如卡波西肉瘤、肺孢子菌肺炎)或恶性肿瘤,未治疗者生存期通常不足2年。
二、影响潜伏期长短的六大关键因素
1. 病毒特性与感染途径
2. 个体免疫状态差异
3. 年龄与生理特征
4. 治疗干预的显著作用
早期启动抗逆转录病毒治疗(ART)可将潜伏期延长至接近正常寿命。研究显示,持续治疗者病毒载量可降至检测限以下,CD4细胞数量趋于稳定。
5. 生活方式与环境因素
6. 合并感染与并发症
合并丙型肝炎、结核病等感染时,免疫系统负担加重,潜伏期平均缩短2-3年。
三、识别潜在风险的实用指南
1. 高危行为后的应对策略
2. 家庭防护要点
四、特殊人群的注意事项
1. 孕妇与新生儿管理
2. 老年感染者的监测重点
建议每3个月监测CD4细胞计数,当出现反复口腔溃疡、带状疱疹等轻微感染时,需警惕免疫系统衰退。
五、科学防治的行动建议
1. 定期筛查:有高危行为者每年至少检测2次HIV,普通人群婚检、孕检需包含HIV项目。
2. 规范治疗:确诊后立即启动ART治疗,坚持每日服药可将病毒载量控制在200拷贝/mL以下。
3. 社区支持:加入感染者互助组织,心理干预可提升治疗依从性23%。
通过理解艾滋病潜伏期的复杂性,我们不仅能更早识别风险,也能通过科学干预改写疾病进程。正如世界卫生组织指出:“艾滋病已从致死性疾病转变为可管理的慢性病。”掌握主动权,从认知开始。