新生儿出生后娇嫩的皮肤上突然出现大片红斑,新手父母常为此惊慌失措。这种看似吓人的皮疹有个专业名称——新生儿毒性红斑,约半数足月儿会在出生后数日内经历这种特殊皮肤现象。不同于感染性皮疹,这种自限性皮肤病虽症状明显却无害,通常在7-10天内自然消退。
一、症状特征与识别要点
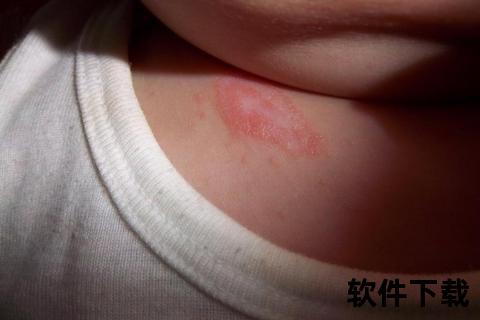
新生儿毒性红斑的临床表现具有显著特征:
1. 形态多样性:初期为不规则红斑,随后在红斑中央出现1-3毫米的白色或淡黄色丘疹,部分伴有小脓疱。这种“靶形”外观是区别于其他新生儿皮疹的重要标志。
2. 分布规律性:好发于受压部位如臀部、背部及肩部,面部亦可受累,但手掌和足底始终保持洁净。
3. 动态变化性:单个皮疹常在数小时内消退,但新疹不断出现,形成此起彼伏的现象。
临床案例显示,约30%患儿外周血嗜酸性粒细胞比例升高至5%-15%,但脓疱液培养无细菌生长。这些实验室特征为鉴别诊断提供重要依据。
二、病因探索与发病机制
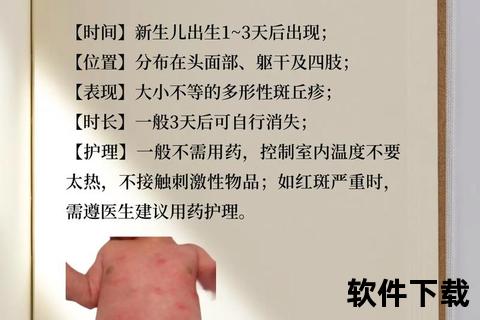
尽管该病自1906年被首次,其确切病因仍属医学未解之谜,现有研究聚焦于三大假说:
1. 免疫应答假说:母体激素、抗体通过胎盘或乳汁触发新生儿免疫反应,组织学检查发现毛囊周围大量嗜酸性粒细胞浸润支持此观点。
2. 微生物刺激假说:出生后皮肤接触环境微生物,引发先天性免疫系统激活,这一过程可能促进免疫系统成熟。
3. 机械刺激假说:分娩过程中产道挤压、出生后衣物摩擦等物理刺激导致非特异性炎症反应。
值得注意的是,该病在早产儿中发生率显著降低,提示皮肤屏障功能成熟度与发病密切相关。
三、鉴别诊断的黄金标准
面对新生儿皮疹,需重点排除以下疾病:
1. 新生儿脓疱疮:脓疱液细菌培养阳性,且常伴发热等全身症状。
2. 新生儿痤疮:特征性粉刺样皮疹集中于面部,消退后可能遗留凹陷性瘢痕。
3. 粟丘疹:针尖大小白色丘疹,好发于鼻周,组织病理显示表皮样囊肿。
4. 脂溢性皮炎:黄色油腻性鳞屑多出现在头皮,可持续数月。
临床实践中,可通过"三无"原则初步判断:无发热、无进食异常、无精神萎靡。
四、科学护理与预防策略
家庭护理四步法:
1. 温和清洁:每日温水沐浴,选择pH5.5弱酸性沐浴露,避免用力搓揉皮疹部位。
2. 环境调控:维持室温24-26℃,湿度50%-60%,过热环境会加剧皮疹。
3. 皮肤保护:穿着100%棉质衣物,尿布区每小时通风10分钟。
4. 局部处理:脓疱处可用碘伏点涂,红斑明显时冷敷可缓解不适。
就医:出现以下情况需立即就诊——
预防方面,建议产前准备纯棉襁褓,避免使用含荧光剂的洗涤剂,母乳喂养有助降低发病风险。
五、研究进展与认知更新
近年研究发现:
1. 微生物组关联:患儿皮肤表面丙酸杆菌定植量显著高于健康新生儿,提示菌群失衡可能参与发病。
2. 表观遗传机制:脐血DNA甲基化分析显示,免疫相关基因表达模式异常可能与疾病易感性相关。
3. 新型检测技术:皮肤共聚焦显微镜可实现无创实时观察毛囊炎症状态,提升诊断准确性。
值得关注的是,2024年《新生儿皮肤病诊疗指南》已将本病护理纳入新生儿出院健康教育必修内容,强调避免过度治疗的医疗原则。
新生儿毒性红斑的本质是生命初期的特殊皮肤适应过程。对于家长而言,保持镇定观察、科学护理远比盲目用药更重要。记住这个"7天定律":90%的病例在7日内自愈,剩余的10%也将在第10天完全消退。当您下次在婴儿室看到这些"红色印章"时,请以更从容的心态陪伴宝宝度过这个特殊的生理适应期。