当身体出现红肿、疼痛或发热时,许多人会不假思索地选择“消炎药”来缓解症状。但你知道吗?阿莫西林其实不是消炎药,布洛芬和地塞米松的作用原理也截然不同。错误用药不仅可能延误病情,还会增加肝肾负担甚至引发耐药性。本文将带你科学认识消炎药的分类与作用机制,帮助你在面对疾病时做出更理性的选择。
一、消炎药≠抗生素:打破常见用药误区
许多人将“消炎药”等同于抗生素(如阿莫西林),这是导致抗生素滥用的重要原因。实际上,炎症是机体对损伤或感染的防御反应,而感染可能由细菌、病毒或其他因素引起。例如,普通感冒多为病毒感染,此时使用抗生素无效且有害。
1. 消炎药的真正定义
消炎药:直接抑制炎症反应的药物,包括非甾体抗炎药(NSAIDs)和糖皮质激素。
抗生素:仅针对细菌感染,通过杀灭或抑制细菌生长间接缓解炎症,但对非感染性炎症无效。
2. 快速辨别两类药物
抗生素命名特征:xx霉素(如阿奇霉素)、头孢xx(如头孢克肟)、xx沙星(如左氧氟沙星)。
消炎药常见代表:布洛芬(非甾体类)、地塞米松(糖皮质激素)。
二、消炎药物的科学分类与作用机制
1. 非甾体抗炎药(NSAIDs):家庭常备的“多面手”
作用原理:抑制环氧化酶(COX),减少前列腺素合成,从而缓解疼痛、发热和炎症。
COX-1抑制剂:保护胃黏膜、维持肾功能(如小剂量阿司匹林)。
COX-2抑制剂:针对炎症反应(如塞来昔布、依托考昔)。
常用药物:布洛芬、阿司匹林、双氯芬酸、美洛昔康。
适用场景:关节炎、肌肉拉伤、痛经、感冒发热。
2. 糖皮质激素:强效但需慎用的“双刃剑”
作用原理:抑制免疫细胞活化和炎症因子释放,快速控制严重炎症。
常用药物:泼尼松、地塞米松、氢化可的松。
适用场景:自身免疫性疾病(如红斑狼疮)、严重过敏反应、哮喘急性发作。
风险提示:长期使用可能导致骨质疏松、血糖升高和感染风险增加。
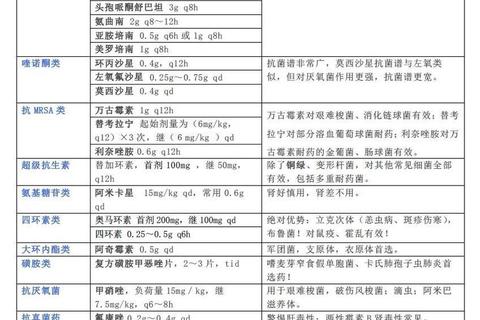
3. 抗生素:仅针对细菌感染的“精准武器”
作用原理:破坏细菌细胞壁(如青霉素)、抑制蛋白质合成(如阿奇霉素)。
常用药物:阿莫西林(青霉素类)、头孢呋辛(头孢类)、左氧氟沙星(喹诺酮类)。
适用场景:细菌性肺炎、尿路感染、中耳炎。
三、科学用药的五大黄金法则
1. 对症选择:明确炎症根源
感染性炎症(如化脓性扁桃体炎):需抗生素+NSAIDs联合治疗。
非感染性炎症(如痛风急性发作):仅需NSAIDs或糖皮质激素。
2. 特殊人群的注意事项
孕妇/哺乳期:避免使用塞来昔布(可能致畸)、四环素类抗生素(影响胎儿骨骼)。
儿童:禁用阿司匹林(雷氏综合征风险),优选布洛芬混悬液。
肝肾功能不全者:慎用对乙酰氨基酚(肝毒性)、氨基糖苷类抗生素(肾毒性)。
3. 警惕药物相互作用
NSAIDs+抗凝药:增加消化道出血风险。
糖皮质激素+利尿剂:加剧电解质紊乱。
抗生素+益生菌:间隔2小时服用,避免药效抵消。
4. 副作用应对策略
胃肠道不适(常见于NSAIDs):餐后服用,或联用奥美拉唑保护胃黏膜。
过敏反应:立即停用药物,口服氯雷他定,严重时注射肾上腺素。
5. 何时必须就医?
发热超过3天不退或体温>39℃。
关节红肿伴皮肤破溃或脓液渗出。
出现呼吸困难、意识模糊等危急症状。
四、家庭药箱的智慧配置
1. 基础消炎组合:布洛芬(退热止痛)+生理盐水(冲洗伤口)+莫匹罗星软膏(局部抗感染)。
2. 储存要点:糖皮质激素需避光保存,开封抗生素液体制剂冷藏并于1周内用完。
3. 定期清理:过期药物及时处理,避免误服。
炎症是身体发出的预警信号,盲目用药可能掩盖真实病情。建议居家常备1-2种NSAIDs,但抗生素和糖皮质激素必须严格遵医嘱使用。记住:真正的健康管理,始于对疾病的科学认知与理性应对。当症状持续或加重时,及时就医才是最佳选择。
相关文章:
文章已关闭评论!
